Introdução
The Pitt — Episódio 3, cena do tamponamento cardíaco:
"Pequeno derrame pericárdico, sem evidência de tamponamento." — Médico ao ultrassom
"Ainda não." — Dr. Garcia
"Derrame crescente, agora com colapso do ventrículo direito. Pericardiocentese?" — Equipe
Essa troca revela o dilema clínico central em torno da pericardiocentese: o momento de indicá-la. O derrame pericárdico de Hank começou pequeno — ainda sem tamponamento — e progrediu rapidamente para colapso ventricular direito, o sinal ultrassonográfico que define a emergência absoluta. A pergunta da equipe — pericardiocentese? — foi respondida pela progressão clínica: não, neste caso a toracotomia seria necessária.
Mas em muitas outras situações, a pericardiocentese é exatamente a resposta certa. Entender quando realizá-la, como guiá-la com segurança e quais são seus limites é essencial para qualquer médico que trabalhe em emergência.
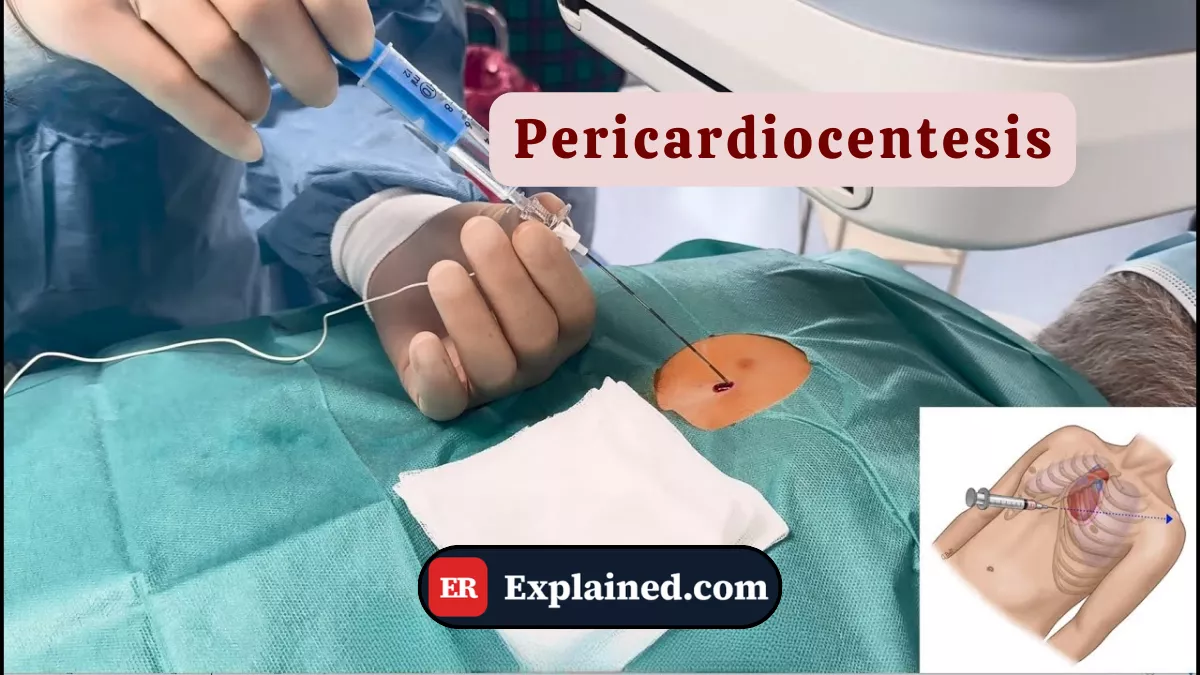
O que é a Pericardiocentese?
A pericardiocentese é um procedimento minimamente invasivo que consiste na punção percutânea do saco pericárdico para drenagem do líquido acumulado ao redor do coração. Quando esse líquido se acumula em volume e pressão suficientes para comprimir as câmaras cardíacas e impedir o enchimento diastólico, configura-se o tamponamento cardíaco — uma emergência potencialmente fatal que exige drenagem imediata.
O procedimento pode ser realizado de duas formas principais:
- Guiado por ultrassom à beira do leito: método preferido na atualidade. O transdutor identifica em tempo real o acúmulo de líquido, orienta a trajetória da agulha e confirma o posicionamento intrapericárdico antes e durante a drenagem.
- Abordagem subxifóide às cegas: técnica histórica realizada sem guia de imagem, pela inserção da agulha abaixo do processo xifoide em direção ao ombro esquerdo. Mantida em situações de emergência absoluta sem ultrassom disponível.
Em casos de derrame pericárdico crônico ou recorrente, pode-se optar pela colocação de um cateter de drenagem contínua — a janela pericárdica cirúrgica — para evitar recidivas.
Causas e Contexto Clínico
As causas de derrame pericárdico com potencial de tamponamento incluem um espectro amplo de condições:
- Trauma penetrante torácico: como no caso do Hank, ferimentos por arma branca, arma de fogo ou objetos penetrantes podem causar sangramento direto no saco pericárdico.
- Pericardite aguda: inflamação do pericárdio por causas virais, bacterianas, autoimunes ou idiopáticas.
- Neoplasias: metástases pericárdicas são causa frequente de derrame hemorrágico volumoso, especialmente em câncer de pulmão, mama e linfomas.
- Insuficiência renal grave: uremia causa pericardite e derrame por inflamação química da serosa.
- Dissecção aórtica tipo A: o sangue da dissecção pode se estender para o saco pericárdico.
- Pós-operatório cardíaco: sangramento no espaço pericárdico após cirurgias cardíacas abertas.
- Hipotireoidismo grave: causa derrame pericárdico de evolução lenta, geralmente sem tamponamento agudo.
A velocidade de acúmulo importa mais do que o volume absoluto. Um sangramento rápido de 200 ml pode causar tamponamento fatal, enquanto um derrame crônico de 2 litros pode ser tolerado pelo pericárdio que se distendeu progressivamente ao longo de semanas.
Sinais e Sintomas
O tamponamento cardíaco classicamente se apresenta com a tríade de Beck:
- Hipotensão arterial — pressão sistólica abaixo de 90 mmHg, refratária a fluidos
- Abafamento das bulhas cardíacas — som cardíaco distante ou inaudível na ausculta
- Turgência jugular — distensão das veias do pescoço por aumento da pressão venosa central
Outros sinais importantes incluem:
- Pulso paradoxal: queda da pressão sistólica maior que 10 mmHg durante a inspiração — sinal altamente sensível de tamponamento
- Taquicardia compensatória
- Dispneia progressiva e ortopneia
- Ansiedade, agitação e sensação de morte iminente
- Em casos graves: obnubilação e choque distributivo
No ultrassom, o colapso diastólico do ventrículo direito é o achado mais específico de tamponamento hemodinâmico — exatamente o que a equipe detectou na evolução do quadro do Hank.
Diagnóstico
O diagnóstico é clínico e ultrassonográfico:
Ultrassom point-of-care (janela subxifóide): identifica o derrame como uma faixa anecoica ao redor do coração. O colapso diastólico do VD é o sinal de tamponamento hemodinâmico. O procedimento completo leva menos de 2 minutos.
ECG: pode mostrar baixa voltagem difusa e alternância elétrica — variação cíclica da morfologia do QRS causada pelo movimento pendular do coração dentro do líquido pericárdico. É um sinal tardio e específico de derrame volumoso.
Radiografia de tórax: cardiomegalia com silhueta cardíaca em forma de moringa em derrames volumosos crônicos. Pouco útil em emergências agudas.
Tomografia computadorizada: excelente para quantificação e localização do derrame em pacientes estáveis, mas raramente disponível antes de uma pericardiocentese de emergência.
O Procedimento na Emergência
A pericardiocentese guiada por ultrassom segue este protocolo:
- Posicionar o paciente em decúbito dorsal com cabeceira elevada a 30–45° — para que o líquido se acumule na porção inferior do saco pericárdico.
- Realizar monitorização contínua: ECG, oximetria de pulso e pressão arterial.
- Anestesiar a pele e o tecido subcutâneo com lidocaína 1% no local de punção.
- Cobrir o transdutor de ultrassom com protetor estéril para guiar o procedimento em campo asséptico.
- Identificar a janela de acesso ideal — geralmente apical ou subxifóide — onde o derrame é mais volumoso e a distância à pele é menor.
- Inserir a agulha de grosso calibre (16–18G) sob visualização em tempo real pelo ultrassom, avançando em direção ao líquido.
- Confirmar a posição intrapericárdica pela visualização da ponta da agulha no espaço com líquido.
- Introduzir o fio-guia pela agulha (técnica de Seldinger), retirar a agulha e dilatar o trajeto.
- Inserir o cateter de drenagem sobre o fio-guia e conectar a um sistema de drenagem fechado.
- Drenar o líquido lentamente — a melhora hemodinâmica geralmente ocorre após a retirada dos primeiros 50 a 100 ml.
- Coletar amostras para análise laboratorial: citologia, cultura, LDH, proteínas e glicose.
- Fixar o cateter à pele e manter drenagem contínua conforme a velocidade de reacúmulo.
No episódio, a pericardiocentese foi considerada mas substituída pela toracotomia porque o tamponamento era hemorrágico de origem traumática — situação em que a drenagem percutânea seria insuficiente para controlar o sangramento ativo e poderia atrasar a intervenção definitiva.
Prognóstico e Complicações
Quando indicada corretamente e realizada com guia de ultrassom, a pericardiocentese tem taxa de sucesso superior a 95% e baixa taxa de complicações graves.
As principais complicações incluem:
- Laceração do miocárdio ou de artéria coronária: a complicação mais grave, geralmente causada por punção inadvertida da parede cardíaca.
- Pneumotórax: por punção da pleura adjacente.
- Arritmias cardíacas: especialmente quando a agulha toca o epicárdio.
- Infecção pericárdica: rara com técnica asséptica adequada.
- Pneumopericárdio: entrada de ar no espaço pericárdico.
- Reacúmulo do derrame: frequente em causas malignas e infecciosas sem tratamento da causa base.
O uso do ultrassom reduziu a taxa de complicações graves de aproximadamente 6% (técnica às cegas) para menos de 1,5% (técnica guiada).

Perguntas Frequentes
Pericardiocentese e drenagem cirúrgica: qual a diferença?
A pericardiocentese percutânea é um procedimento minimamente invasivo realizado à beira do leito com agulha e cateter, guiado por ultrassom. A drenagem cirúrgica — ou janela pericárdica — é um procedimento cirúrgico que cria uma abertura permanente no pericárdio para drenagem contínua, indicada em derrames recorrentes, tamponamentos hemorrágicos traumáticos ou quando a pericardiocentese percutânea falha ou é insuficiente.
O paciente sente dor durante a pericardiocentese?
Com anestesia local adequada com lidocaína, o procedimento é bem tolerado em pacientes conscientes. A pressão e a sensação de desconforto são comuns durante a progressão da agulha. Pacientes muito ansiosos ou em instabilidade hemodinâmica grave podem receber sedação leve adicional. A dor intensa durante o procedimento pode indicar contato da agulha com o epicárdio — sinal de alerta para reposicionar.
Quando a pericardiocentese não é suficiente?
Em tamponamentos hemorrágicos de origem traumática — como no episódio — a pericardiocentese percutânea raramente é definitiva, pois drena sangue mas não controla a fonte do sangramento. Nesses casos, a toracotomia de emergência é necessária. A pericardiocentese pode ser realizada como medida temporária de estabilização enquanto se prepara a cirurgia.
Qual líquido é normal no saco pericárdico?
Normalmente o saco pericárdico contém entre 15 e 50 ml de líquido seroso, que atua como lubrificante entre as camadas do pericárdio durante os movimentos cardíacos. Volumes acima de 100 ml já são detectáveis pelo ultrassom como uma faixa anecoica ao redor do coração. Volumes acima de 200 ml aumentam significativamente o risco de tamponamento, especialmente quando o acúmulo é rápido.
Conclusão
A pericardiocentese é um dos procedimentos de maior impacto hemodinâmico imediato da medicina de emergência — capaz de reverter um tamponamento fatal em segundos, com mínima invasividade quando guiada por ultrassom. O Episódio 3 de The Pitt mostrou com clareza tanto sua indicação quanto seu limite: quando o sangramento é ativo e traumático, a cirurgia é insubstituível.
Explore mais em nossa categoria de Procedimentos Médicos. Leia também sobre o tamponamento cardíaco, o ultrassom point-of-care, a toracotomia de emergência e o trauma cardíaco penetrante.
Disclaimer: Este conteúdo é apenas para fins educacionais e não substitui avaliação, diagnóstico ou tratamento médico profissional. Em caso de emergência, ligue para o SAMU 192.