Introdução
The Pitt — Episódio 3, cena da intubação do Hank:
"120 de sux, 100 de ketamina." — Dr. Robby
"Boa visão da glote. Tire os olhos da tela. Olhe direto para a boca e insira o tubo pela curvatura." — Supervisora
"Agora olhe de volta para a tela. Avance pelas cordas vocais. Bom trabalho." — Supervisora
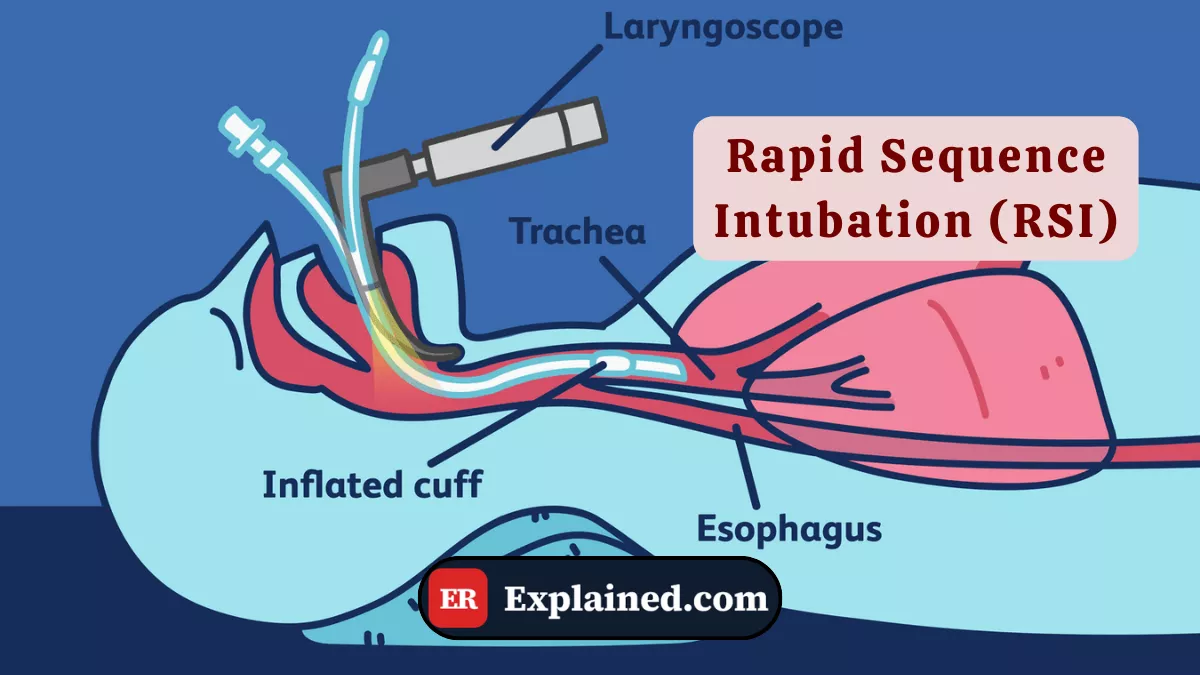
Em menos de 60 segundos, Hank — o trabalhador da construção com prego no coração — estava sedado, paralisado e intubado. A sequência de medicações administradas e a técnica de videolaringoscopia descrita passo a passo pela supervisora retratam com precisão clínica o que é a Intubação de Sequência Rápida (ISR): o protocolo padrão para controle de via aérea em emergências.
A ISR é um dos procedimentos mais ensinados, mais treinados e mais críticos em toda a medicina de emergência. Dominá-la é condição indispensável para qualquer médico que trabalhe em pronto-socorro, UTI ou atendimento pré-hospitalar avançado.
O que é a Intubação de Sequência Rápida?
A Intubação de Sequência Rápida (ISR) — do inglês Rapid Sequence Intubation (RSI) — é um protocolo padronizado de controle de via aérea que combina a administração simultânea de um agente indutor anestésico e um bloqueador neuromuscular de ação ultrarápida para facilitar a laringoscopia e a passagem do tubo endotraqueal em condições ideais, minimizando o risco de aspiração pulmonar.

A lógica do protocolo é criar uma janela de apneia segura — um período em que o paciente está sedado, com músculos completamente relaxados e sem reflexos protetores de via aérea, permitindo visualização direta das cordas vocais e passagem segura do tubo.
A diferença fundamental entre a ISR e a intubação convencional é a velocidade e a sequência: os dois medicamentos são administrados em rápida sucessão, o tubo é inserido assim que os efeitos se instalam — geralmente em 45 a 60 segundos — e não se ventila o paciente com máscara entre a indução e a intubação, exceto em casos de dessaturação crítica.
Causas e Contexto Clínico
A ISR é indicada sempre que o paciente necessita de intubação de forma urgente e apresenta risco de aspiração de conteúdo gástrico — o que inclui praticamente toda intubação de emergência. As principais indicações incluem:
- Insuficiência respiratória aguda refratária a suporte não invasivo
- Rebaixamento do nível de consciência — Glasgow igual ou menor que 8 — com incapacidade de proteger a via aérea
- Antes de procedimentos cirúrgicos de emergência — como no caso do Hank, intubado antes da toracotomia
- Parada cardiorrespiratória com necessidade de via aérea definitiva
- Agitação psicomotora extrema que impede manejo seguro sem sedação e paralisia
- Trauma cranioencefálico grave com risco de herniação cerebral
No episódio, a decisão de usar ketamina como indutor foi deliberada: a ketamina mantém a pressão arterial e o drive simpático — vantagem crítica num paciente com tamponamento cardíaco e pressão em queda. A succinilcolina, por sua vez, foi escolhida pela rapidez de ação e pelo perfil de bloqueio neuromuscular de curta duração.
Sinais e Sintomas
As situações que indicam ISR têm apresentações reconhecíveis. Os sinais de alerta incluem:
Falência ventilatória iminente:
- Frequência respiratória acima de 35 ou abaixo de 8 irpm
- Uso intenso de musculatura acessória — esternocleidomastóideo, intercostais, abdome
- SpO2 abaixo de 90% a despeito de oxigênio suplementar
- Cianose central
Falência de proteção de via aérea:
- Glasgow igual ou menor que 8
- Ausência de reflexo de tosse e deglutição
- Regurgitação ativa ou risco elevado de aspiração
- Estridor inspiratório — indicando obstrução parcial da laringe
Diagnóstico
A indicação da ISR é clínica. Os principais parâmetros avaliados incluem:
Escala de Coma de Glasgow (ECG): pontuação igual ou menor que 8 é indicação mandatória de intubação para proteção de via aérea.
Gasometria arterial: PaO2 abaixo de 60 mmHg com FiO2 de 0,5 ou mais, ou PaCO2 acima de 50 mmHg com pH abaixo de 7,25 são critérios gasométricos de intubação.
Avaliação da via aérea difícil: antes de qualquer ISR, o médico deve avaliar preditores de via aérea difícil — abertura de boca, mobilidade cervical, distância tireomentoniana, classe de Mallampati e presença de barba, obesidade ou trauma facial. Uma via aérea previsivelmente difícil exige planejamento alternativo antes da paralisia.
Oximetria de pulso contínua: orienta a urgência da intervenção e monitora a saturação durante o procedimento.
O Protocolo ISR — Os 7 Ps
O protocolo ISR é classicamente estruturado em 7 etapas sequenciais:
- Preparação: checar e organizar todos os equipamentos — tubo endotraqueal do tamanho correto com cuff testado, laringoscópio ou videolaringoscópio funcionando, aspirador ligado e posicionado, bolsa-válvula-máscara conectada ao oxigênio, medicações nas seringas identificadas, capnógrafo pronto.
- Pré-oxigenação: administrar oxigênio a 100% por máscara por 3 a 5 minutos. O objetivo é desnitrogenar os pulmões e criar uma reserva de O2 que amplie a janela de apneia segura — até 8 minutos em pacientes saudáveis.
- Pré-tratamento: medicações específicas conforme o quadro clínico. Lidocaína 1,5 mg/kg IV em trauma cranioencefálico para atenuar a elevação da pressão intracraniana. Atropina 0,02 mg/kg em crianças abaixo de 1 ano para prevenir bradicardia vagal.
- Paralisia com Indução: administração do agente indutor seguido imediatamente pelo bloqueador neuromuscular. No episódio: ketamina 100 mg IV (aproximadamente 1–2 mg/kg) + succinilcolina 120 mg IV (1,5 mg/kg). Alternativa ao par ketamina-sux: propofol ou etomidato + rocurônio 1,2 mg/kg.
- Posicionamento: cabeça em posição de olfação — extensão cervical moderada com leve elevação do occipital sobre um coxim. Em trauma cervical, manter a coluna em posição neutra com estabilização manual.
- Passagem do Tubo: laringoscopia direta ou videolaringoscopia. Visualizar as cordas vocais e avançar o tubo até 21–23 cm no nível dos dentes em adultos. Confirmar posicionamento por capnografia e ausculta.
- Pós-intubação: inflar o cuff, fixar o tubo, conectar ao ventilador com parâmetros iniciais adequados, solicitar radiografia de tórax confirmatória e iniciar sedação e analgesia contínuas.
Prognóstico e Complicações
Nas mãos de um profissional treinado, a ISR tem taxa de sucesso na primeira tentativa superior a 85–90%. O uso de videolaringoscopia aumenta essa taxa para além de 95% em vias aéreas difíceis.
As principais complicações incluem:
- Intubação esofágica: a complicação mais grave. A capnografia com curva de CO2 contínua a elimina quando usada corretamente.
- Intubação seletiva do brônquio direito: o tubo avança além da carina. Detectada pela ausculta assimétrica.
- Hipotensão pós-intubação: causada pelos agentes anestésicos e pela pressão positiva do ventilador.
- Dessaturação durante a tentativa: cada tentativa falha consome a reserva de O2 criada na pré-oxigenação.
- Trauma de via aérea: laceração de lábios, dentes ou cordas vocais durante a laringoscopia.
- Bloqueio neuromuscular prolongado: risco com rocurônio em doses altas sem disponibilidade de sugammadex para reversão.

Perguntas Frequentes
Qual a diferença entre ketamina e propofol como indutores na ISR?
A ketamina é o indutor preferido em pacientes hemodinamicamente instáveis — como Hank no episódio — porque estimula a liberação de catecolaminas, mantendo ou elevando a pressão arterial e a frequência cardíaca. Também é broncodilatadora, vantajosa em asmáticos. O propofol é excelente para pacientes estáveis, mas causa hipotensão dose-dependente significativa — contraindicado em choque.
Por que não se ventila o paciente entre a indução e a intubação?
A ventilação com máscara entre a indução e a intubação insuflaria ar no estômago, aumentando o risco de regurgitação e aspiração pulmonar — a principal complicação que a ISR se propõe a evitar. A exceção é a dessaturação crítica durante a janela de apneia, quando a ventilação suave é necessária para ganhar tempo.
O que é a via aérea difícil e como ela muda o protocolo?
A via aérea difícil é aquela em que a visualização das cordas vocais ou a passagem do tubo são previsivelmente difíceis por características anatômicas do paciente. Quando identificada antes da ISR, o protocolo muda: pode-se optar por intubação acordada com anestesia tópica e sedação leve, ou por dispositivos supraglóticos de resgate como plano B imediato. Nunca se deve paralisar um paciente com via aérea difícil sem um plano de resgate claro.
Qual a dose de succinilcolina na ISR?
A dose padrão de succinilcolina na ISR em adultos é de 1,5 mg/kg IV. Para um adulto de 80 kg, isso equivale a 120 mg — exatamente a dose usada no episódio para o Hank. Em crianças, a dose é maior: 2 mg/kg IV. O início de ação é de 45 a 60 segundos e a duração do bloqueio é de 8 a 12 minutos — tempo suficiente para a intubação e para a recuperação espontânea caso o procedimento falhe.
Conclusão
A Intubação de Sequência Rápida é um dos procedimentos mais elegantes da medicina de emergência — uma coreografia precisa de medicações, posicionamento e técnica que, quando bem executada, garante uma via aérea definitiva em menos de 60 segundos. O Episódio 3 de The Pitt retratou com fidelidade cada etapa desse protocolo, da escolha da ketamina ao avanço do tubo pelas cordas vocais sob videolaringoscopia.
Explore mais em nossa categoria de Procedimentos Médicos. Leia também sobre o tubo endotraqueal, a ketamina na emergência, a succinilcolina e o ventilador mecânico.
Disclaimer: Este conteúdo é apenas para fins educacionais e não substitui avaliação, diagnóstico ou tratamento médico profissional. Em caso de emergência, ligue para o SAMU 192.