Introdução
The Pitt — Episódio 3, cena da intubação do Hank:
"Boa visão da glote. Agora tire os olhos da tela. Olhe diretamente para a boca e insira o tubo pela curvatura." — Supervisora
"Agora volte para a tela. Avance pelas cordas vocais." — Supervisora
"Bom trabalho." — Equipe
Essa cena mostra a intubação do Hank — o trabalhador da construção com prego no coração — sendo realizada pela residente Javadi sob supervisão direta. A técnica descrita passo a passo captura com precisão o procedimento real: a videolaringoscopia, a visualização das cordas vocais e a passagem cuidadosa do tubo endotraqueal pela glote.
O tubo endotraqueal é um dos dispositivos mais críticos da medicina de emergência e intensiva. Quando inserido corretamente, ele garante a via aérea, permite a ventilação mecânica e protege os pulmões da aspiração. Quando inserido incorretamente, pode ser fatal em questão de minutos.
O que é o Tubo Endotraqueal?
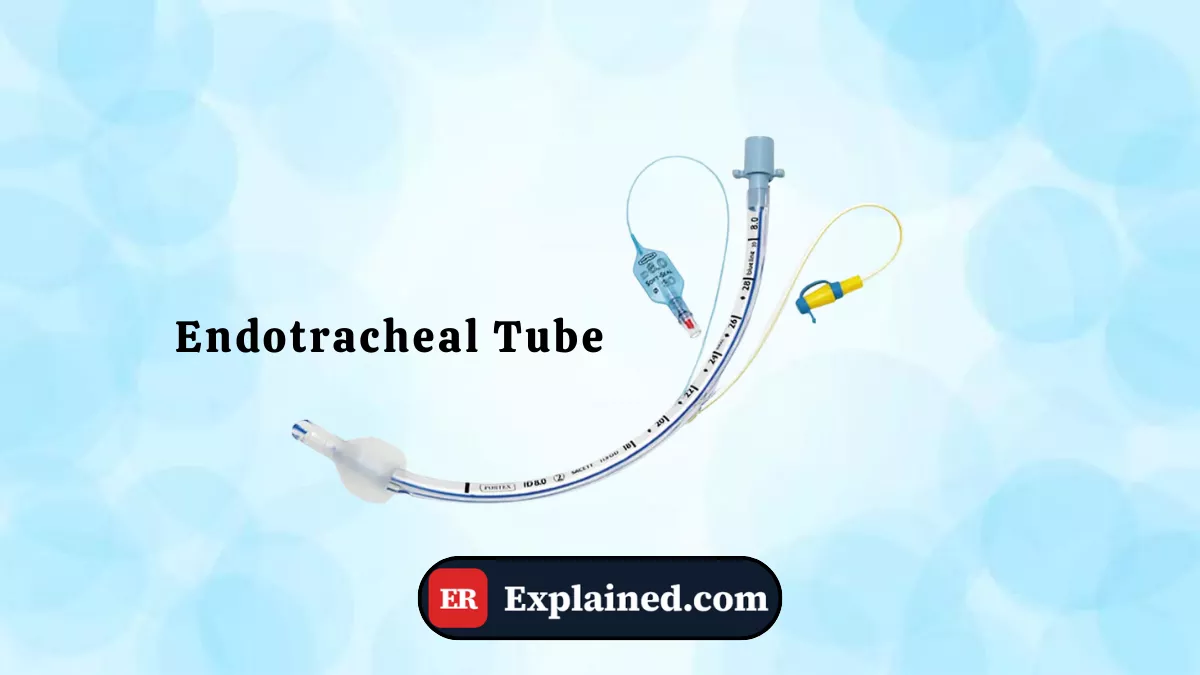
O tubo endotraqueal (TET) é um dispositivo tubular flexível, geralmente de cloreto de polivinila (PVC) transparente, inserido pela boca ou pelo nariz até a traqueia para garantir uma via aérea definitiva e segura. Ele conecta o paciente ao ventilador mecânico ou à bolsa-válvula-máscara para ventilação manual.

Seus componentes principais incluem:
- Corpo do tubo: cilindro transparente com marcações de profundidade em centímetros para orientar o posicionamento.
- Cuff (balonete): balão inflável na extremidade distal que, ao ser inflado, veda a traqueia ao redor do tubo, impedindo a entrada de secreções e garantindo ventilação eficaz sem vazamentos.
- Linha radiopaca: fio incorporado ao tubo visível na radiografia de tórax, permitindo confirmar o posicionamento.
- Conector 15 mm: adaptador universal na extremidade proximal que conecta ao ventilador ou à bolsa-válvula.
Os tubos endotraqueais são numerados pelo diâmetro interno em milímetros. Para adultos, utilizam-se tipicamente:
- Homens: tubos de 8,0 a 8,5 mm
- Mulheres: tubos de 7,0 a 7,5 mm
- Crianças: calculados pela fórmula: (idade em anos ÷ 4) + 4 para tubos sem cuff
Causas e Contexto Clínico
A intubação orotraqueal com tubo endotraqueal é indicada em situações em que o paciente não consegue manter a via aérea patente ou a ventilação adequada por conta própria:
- Rebaixamento do nível de consciência: Glasgow igual ou menor que 8 indica incapacidade de proteger a via aérea.
- Insuficiência respiratória aguda: hipóxia ou hipercapnia refratárias ao suporte não invasivo.
- Parada cardiorrespiratória: intubação precoce garante via aérea e permite ventilação eficaz durante a ressuscitação.
- Antes de procedimentos cirúrgicos de emergência: como no caso do Hank, que precisava ser intubado antes da toracotomia.
- Angioedema ou obstrução de via aérea: edema de glote por reação alérgica grave, trauma ou tumor.
- Proteção contra aspiração: pacientes com vômitos incoercíveis ou sangramento gastrointestinal alto com rebaixamento de consciência.
No episódio, a intubação do Hank foi realizada com sequência rápida de intubação (SRI) — o protocolo padrão em emergências — utilizando ketamina como indutor e succinilcolina como bloqueador neuromuscular, seguida de videolaringoscopia para visualização da via aérea.
Sinais e Sintomas
As situações que indicam necessidade de intubação apresentam achados clínicos reconhecíveis:
Sinais de falência iminente da via aérea:
- Estridor — ruído agudo inspiratório indicando obstrução parcial da laringe ou traqueia
- Incapacidade de deglutir ou manter a boca fechada
- Sangue, vômito ou secreções abundantes na via aérea
- Queimadura facial ou inalação de fumaça com risco de edema progressivo
Sinais de falência ventilatória:
- Frequência respiratória extrema — acima de 35 ou abaixo de 8 irpm
- Esforço respiratório intenso sem progressão clínica
- SpO2 abaixo de 90% a despeito de máscara de oxigênio a 15 L/min
- Alteração do nível de consciência por hipóxia ou hipercapnia
Sinais neurológicos de indicação obrigatória:
- Glasgow igual ou menor que 8
- Ausência de reflexo de tosse e deglutição
- Crises convulsivas prolongadas sem recuperação da consciência
Diagnóstico
A decisão de intubar é clínica, mas a confirmação do posicionamento correto do tubo é fundamental e envolve múltiplos métodos:
Capnografia colorimétrica ou contínua: método mais confiável para confirmar intubação traqueal. A presença de CO2 exalado confirma que o tubo está na traqueia e não no esôfago. A capnografia contínua com curva de capnograma é o padrão ouro.
Ausculta pulmonar e gástrica: murmúrio vesicular simétrico bilateralmente e ausência de sons gástricos sugerem posicionamento correto — mas pode ser enganosa em pacientes obesos ou com doença pulmonar.
Observação direta da passagem pelas cordas vocais: durante a laringoscopia, visualizar o tubo passando entre as cordas vocais é a confirmação mais direta do posicionamento correto.
Radiografia de tórax: confirma a profundidade do tubo — a ponta deve estar a 2 a 3 cm acima da carina, na altura da 3ª vértebra torácica. Obrigatória após toda intubação eletiva e sempre que houver dúvida sobre o posicionamento.
Ultrassom de vias aéreas: pode visualizar o tubo na traqueia em tempo real, com sensibilidade superior à ausculta.
Uso na Emergência
A intubação de sequência rápida (ISR) é o método padrão na emergência. O protocolo segue os 7 Ps:
- Preparação: checar equipamentos — tubo de tamanho adequado com cuff testado, laringoscópio com lâmina funcionando, aspirador ligado, bolsa-válvula-máscara conectada ao oxigênio, medicações preparadas.
- Pré-oxigenação: máscara de oxigênio a 100% por 3 a 5 minutos para criar reserva de O2 e ampliar a janela de apneia segura.
- Pré-tratamento: medicações específicas conforme o quadro — lidocaína em trauma craniano, atropina em crianças, fentanil em hipertensão intracraniana.
- Paralisia com indução: administração do indutor anestésico seguido do bloqueador neuromuscular — no episódio, ketamina 100 mg + succinilcolina 120 mg IV.
- Posicionamento: cabeça em posição de olfação — extensão cervical moderada com ligeira elevação do occipital.
- Passagem do tubo: laringoscopia direta ou videolaringoscopia, visualização das cordas vocais e avanço do tubo até 21 a 23 cm no nível dos dentes em adultos.
- Pós-intubação: inflar o cuff, confirmar posicionamento por capnografia e ausculta, fixar o tubo, conectar ao ventilador e solicitar radiografia de tórax.
Prognóstico e Complicações
A intubação bem-sucedida garante via aérea segura e ventilação eficaz — condição fundamental para qualquer intervenção subsequente. No entanto, o procedimento tem complicações potenciais:
- Intubação esofágica: a complicação mais grave e evitável. O tubo é inserido no esôfago em vez da traqueia. Fatal se não reconhecida imediatamente. A capnografia elimina esse risco quando usada corretamente.
- Intubação seletiva do brônquio direito: o tubo avança além da carina para o brônquio principal direito, ventilando apenas o pulmão direito. Detectada pela ausculta assimétrica e corrigida recuando o tubo.
- Trauma de via aérea: laceração de lábios, dentes, cordas vocais ou traqueia durante a laringoscopia.
- Hipoxemia durante a tentativa: cada tentativa de intubação consome O2 e pode causar desaturação — especialmente em pacientes sem reserva respiratória.
- Hipotensão pós-intubação: os agentes anestésicos e a pressão positiva do ventilador podem reduzir o retorno venoso e a pressão arterial.
- Lesão traqueal pelo cuff: pressão excessiva no balonete pode causar isquemia e necrose da mucosa traqueal em uso prolongado.

Perguntas Frequentes
A intubação é um procedimento doloroso?
Em situações de emergência, a intubação é realizada após sedação e bloqueio neuromuscular — o paciente não sente dor durante o procedimento. Em pacientes acordados com obstrução progressiva de via aérea, pode ser feita sob anestesia tópica com lidocaína spray e sedação leve para preservar o drive respiratório — técnica chamada de intubação acordada. A principal desconforto após a intubação é a presença do tubo na garganta, controlada pela sedação contínua enquanto o tubo estiver no lugar.
O que é a videolaringoscopia?
A videolaringoscopia é uma técnica de intubação que utiliza um laringoscópio com câmera na ponta da lâmina, transmitindo a imagem da laringe para uma tela em tempo real. Ela melhora significativamente a visualização da glote — especialmente em vias aéreas difíceis — e está se tornando o método padrão em muitos serviços de emergência. No episódio, a residente Javadi usou videolaringoscopia sob orientação da supervisora, exatamente como é ensinado na prática clínica moderna.
Por quanto tempo o tubo endotraqueal pode ficar no lugar?
Não há limite absoluto, mas recomenda-se avaliar traqueostomia após 7 a 14 dias de ventilação mecânica. A traqueostomia é mais confortável, reduz o trauma laríngeo, facilita a higiene oral e o desmame ventilatório, e permite que o paciente comunique-se e alimente-se por via oral em alguns casos. A decisão é individualizada conforme o prognóstico e a evolução clínica.
O que acontece quando o tubo é retirado?
A retirada do tubo endotraqueal — chamada de extubação — é realizada quando o paciente recupera capacidade de respirar espontaneamente e proteger a via aérea. O processo inclui testes de respiração espontânea, avaliação do nível de consciência e reflexos de proteção. A extubação pode falhar em até 20% dos casos — nesses pacientes, o tubo precisa ser reintroduzido. No episódio, a extubação terminal do Nick Bradley foi um ato paliativo deliberado, não uma extubação clínica convencional.
Conclusão
O tubo endotraqueal é um dispositivo aparentemente simples que representa, na prática, uma das intervenções mais críticas e tecnicamente exigentes da medicina de emergência. Como mostrado no Episódio 3 de The Pitt, sua inserção correta exige treinamento rigoroso, supervisão adequada e confirmação precisa do posicionamento — e sua retirada, em determinadas circunstâncias, representa uma das decisões mais pesadas que uma equipe médica pode tomar.
Explore mais em nossa categoria de Instrumentos Médicos. Leia também sobre ventilador mecânico, intubação orotraqueal, ketamina na emergência e morte encefálica.
Disclaimer: Este conteúdo é apenas para fins educacionais e não substitui avaliação, diagnóstico ou tratamento médico profissional. Em caso de emergência, ligue para o SAMU 192.