Introdução
The Pitt — Episódio 3, cena do debriefing após óbito:
"No corredor, ele deveria estar num monitor cardíaco. Teríamos detectado a parada na hora." — Residente
"Verdade, mas não havia indicação para monitorização naquele momento." — Dr. Robby
"Agora sabemos que a dor abdominal não era da vesícula, mas de angina instável por doença coronariana." — Dr. Robby
Essa cena de debriefing após a morte inesperada do Sr. Milton sintetiza com clareza um dos dilemas mais reais da medicina de emergência: a monitorização cardíaca contínua pode salvar vidas — mas não é possível nem indicado conectar todo paciente a um monitor. A decisão clínica sobre quem monitorar, quando e por quanto tempo é uma das competências mais críticas do médico emergencista.
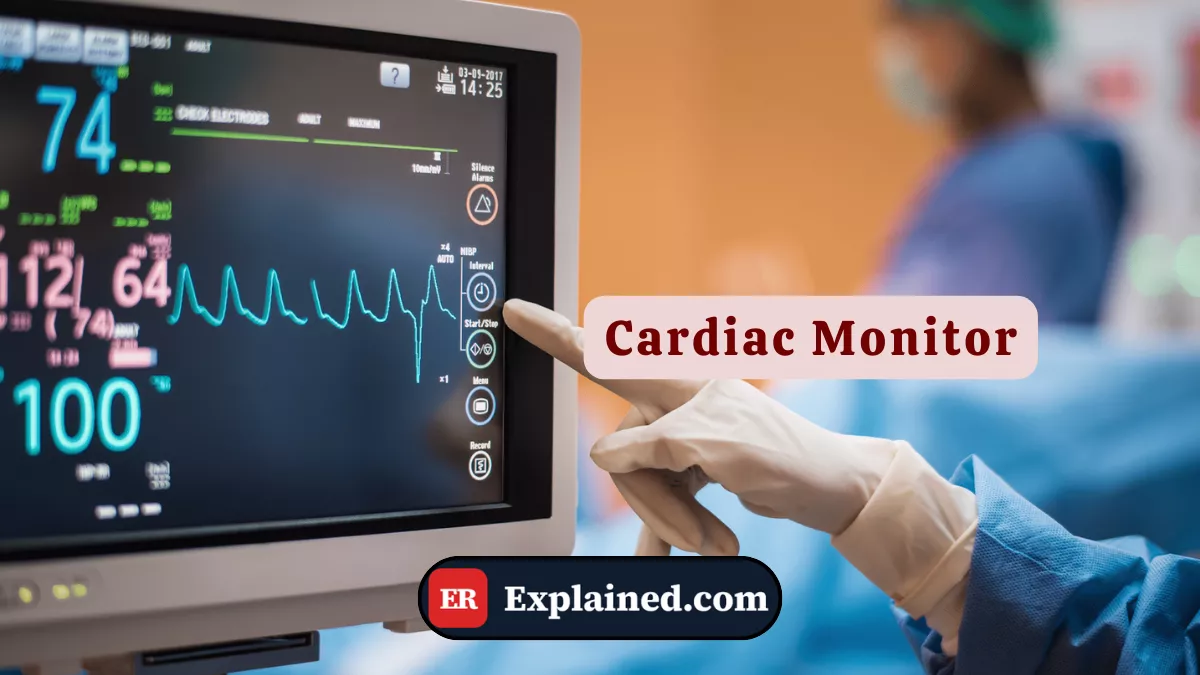
O monitor cardíaco é presença constante em qualquer sala de emergência, UTI e unidade de observação. Entender como ele funciona, o que ele detecta e quais são seus limites é fundamental tanto para profissionais de saúde quanto para pacientes e familiares.
O que é o Monitor Cardíaco?
O monitor cardíaco — também chamado de monitor multiparamétrico ou monitor de beira de leito — é um equipamento eletrônico que registra e exibe continuamente os sinais vitais do paciente em tempo real. Na emergência, os parâmetros monitorados incluem:

- Eletrocardiograma (ECG) contínuo: registra a atividade elétrica do coração, identificando o ritmo, a frequência e eventuais alterações de condução ou isquemia.
- Frequência cardíaca: calculada automaticamente a partir do ECG.
- Saturação periférica de oxigênio (SpO2): medida por oximetria de pulso, indicando a oxigenação do sangue.
- Pressão arterial não invasiva (PANI): medida por manguito automático em intervalos programados.
- Frequência respiratória: calculada pela variação da impedância torácica ou por sensores de fluxo.
- Temperatura corporal: em modelos mais completos, por sonda cutânea ou retal.
- Capnografia (EtCO2): medição do CO2 expirado, essencial em pacientes intubados.
Os monitores modernos são conectados em rede ao posto de enfermagem, permitindo supervisão centralizada de múltiplos pacientes simultaneamente. Alarmes sonoros e visuais alertam a equipe para alterações críticas — como queda de saturação, taquicardia, bradicardia ou arritmias graves.
Causas e Contexto Clínico
A indicação de monitorização cardíaca contínua na emergência baseia-se no risco de deterioração clínica súbita. As principais situações que indicam monitorização incluem:
- Dor torácica: suspeita de síndrome coronariana aguda, embolia pulmonar ou dissecção aórtica.
- Arritmias conhecidas ou suspeitas: palpitações, síncope, presíncope ou achado de ritmo irregular.
- Após ressuscitação cardiopulmonar: pacientes reanimados têm alto risco de recorrência de arritmias.
- Intoxicações e overdoses: muitas drogas prolongam o intervalo QT ou causam arritmias — como o fentanil e os benzodiazepínicos presentes no episódio.
- Distúrbios eletrolíticos graves: hipocalemia, hiperkalemia e hipomagnesemia são causas frequentes de arritmias potencialmente fatais.
- Choque de qualquer etiologia: a monitorização guia a resposta ao tratamento e detecta deterioração precoce.
- Pacientes intubados e sedados: monitorização obrigatória enquanto houver suporte ventilatório invasivo.
No episódio, o debate após o óbito do Sr. Milton girou exatamente em torno dessa decisão: com um HEART score de 3 e exames iniciais dentro da normalidade, a monitorização não era obrigatória pelo protocolo — mas a angina instável evoluiu silenciosamente para infarto fatal antes que qualquer sinal externo de alarme aparecesse.
Sinais e Sintomas
O monitor cardíaco detecta alterações que muitas vezes precedem sintomas clínicos visíveis. Os achados mais críticos no monitor incluem:
Alterações do ritmo:
- Fibrilação ventricular — linha completamente caótica, sem complexos identificáveis
- Taquicardia ventricular — complexos largos e rápidos, com ou sem pulso
- Fibrilação atrial — ritmo irregularmente irregular, sem ondas P definidas
- Bloqueio atrioventricular total — dissociação completa entre ondas P e complexos QRS
- Assistolia — linha isoelétrica, sem atividade elétrica
Alterações da repolarização:
- Supradesnivelamento do segmento ST — sinal clássico de infarto agudo do miocárdio com supra de ST (STEMI)
- Infradesnivelamento do ST — isquemia subendocárdica ou angina instável
- Prolongamento do intervalo QT — risco de taquicardia ventricular do tipo torsades de pointes
Alterações de sinais vitais:
- Queda progressiva da SpO2 abaixo de 94%
- Hipotensão sustentada
- Taquicardia ou bradicardia extremas
Diagnóstico
A monitorização cardíaca contínua não é um exame diagnóstico isolado — ela complementa a avaliação clínica e outros exames:
ECG de 12 derivações: enquanto o monitor mostra 1 a 3 derivações em tempo real, o ECG de 12 derivações oferece uma visão completa da atividade elétrica cardíaca, sendo obrigatório em qualquer suspeita de síndrome coronariana aguda. No episódio, o STEMI do Sr. Gellin foi identificado pelo ECG mostrando elevação de 7 mm do segmento ST nas derivações anteriores — as chamadas tombstones pelo Dr. Robby.
Troponina sérica: marcador de lesão miocárdica, dosado em conjunto com o ECG para estratificação de risco.
HEART score: ferramenta de estratificação de risco para dor torácica, que combina história clínica, ECG, idade, fatores de risco e troponina. Um score de 0 a 3 indica baixo risco — como o do Sr. Milton — mas não exclui completamente eventos adversos.
Telemetria: monitorização cardíaca remota, transmitida ao posto de enfermagem por radiofrequência ou cabo. Permite monitorar pacientes ambulantes ou em unidades de observação sem confiná-los ao leito.
Uso na Emergência
A instalação do monitor cardíaco na emergência segue uma sequência padronizada:
- Posicionar os eletrodos na pele limpa e seca do paciente — três eletrodos para monitorização de ritmo básica, cinco para monitorização completa com derivação precordial.
- Conectar os cabos ao monitor e selecionar a derivação de melhor visualização do complexo QRS — geralmente DII ou V1.
- Configurar os alarmes conforme o quadro clínico: frequência cardíaca mínima e máxima, limites de SpO2, limites de pressão arterial.
- Calibrar o manguito de pressão e programar o intervalo de medições automáticas.
- Conectar o oxímetro de pulso no dedo, lóbulo da orelha ou testa.
- Registrar os valores basais e documentar no prontuário.
Em situações de parada cardiorrespiratória, o monitor é o primeiro instrumento consultado após identificar ausência de pulso:
- Ritmo chocável (FV ou TVSP): desfibrilação imediata.
- Ritmo não chocável (assistolia ou AESP): RCP contínua com busca de causas reversíveis — os Hs e Ts do ACLS.
O monitoramento pós-cardioversão também é crítico — como mostrado no episódio com o paciente Quinn após a reversão da FA, onde a equipe manteve vigilância contínua por horas para garantir que o ritmo sinusal se mantivesse estável.
Prognóstico e Complicações
O monitor cardíaco em si não causa complicações — é um instrumento passivo de monitorização. No entanto, seu uso inadequado tem consequências clínicas relevantes:
- Alarme fatigue: excesso de alarmes falsos ou pouco relevantes leva a equipe a ignorar alertas críticos — um problema documentado em UTIs e emergências ao redor do mundo.
- Falso senso de segurança: pacientes fora do monitor podem deteriorar sem detecção precoce — exatamente o que ocorreu com o Sr. Milton no corredor.
- Interferência elétrica: artefatos de movimento ou eletrodos mal posicionados podem simular arritmias graves e gerar intervenções desnecessárias.
- Lesão cutânea: eletrodos adesivos em uso prolongado podem causar irritação ou lesão da pele, especialmente em neonatos e idosos.
O impacto positivo da monitorização adequada é inquestionável: estudos demonstram redução significativa de eventos cardíacos adversos não detectados em unidades com protocolos rigorosos de monitorização e gestão de alarmes.

Perguntas Frequentes
Todo paciente da emergência precisa de monitor cardíaco?
Não. A indicação de monitorização cardíaca contínua é clínica, baseada no risco de deterioração. Pacientes com queixa de baixo risco — como lacerações superficiais, torções leves ou infecções de pele sem comprometimento sistêmico — não necessitam de monitor. A decisão sobre quem monitorar e por quanto tempo é uma das competências centrais do médico emergencista, como debatido no episódio após o óbito do Sr. Milton.
O que são as tombstones no ECG?
O termo tombstones — lápides, em inglês — refere-se ao padrão de supradesnivelamento maciço e em forma de onda do segmento ST visto em infartos extensos com oclusão total de artéria coronária. O formato lembra uma lápide de cemitério. É um achado de extrema gravidade, associado a grande área de miocárdio em risco, e exige ativação imediata do laboratório de hemodinâmica para angioplastia de emergência.
O que é o HEART score?
O HEART score é uma ferramenta de estratificação de risco para pacientes com dor torácica na emergência. Avalia cinco componentes: História clínica, ECG, Age (idade), Risk factors (fatores de risco cardiovascular) e Troponina. Cada item recebe pontuação de 0 a 2, totalizando até 10 pontos. Score de 0 a 3 indica baixo risco com 1% de chance de evento adverso em 30 dias; score de 7 a 10 indica alto risco com mais de 50% de chance de evento adverso.
Qual a diferença entre monitor cardíaco e Holter?
O monitor cardíaco hospitalar é usado em tempo real à beira do leito, com alarmes ativos e equipe presente para intervir imediatamente diante de alterações. O Holter é um monitor portátil ambulatorial, usado por 24 a 48 horas (ou até 30 dias nos modelos de longa duração), que registra o ritmo cardíaco durante as atividades cotidianas do paciente. O Holter é indicado para investigação de arritmias intermitentes em pacientes estáveis — nunca para monitorização de emergência.
Conclusão
O monitor cardíaco é um instrumento que parece simples à primeira vista, mas cuja utilização correta exige julgamento clínico refinado. Como o Episódio 3 de The Pitt demonstra com precisão dolorosa, a decisão de monitorar — ou não monitorar — um paciente pode ter consequências irreversíveis.
Explore mais sobre os instrumentos da emergência em nossa categoria de Instrumentos Médicos. Leia também sobre infarto agudo do miocárdio, desfibrilador e cardioversor, fibrilação atrial e parada cardiorrespiratória.
Disclaimer: Este conteúdo é apenas para fins educacionais e não substitui avaliação, diagnóstico ou tratamento médico profissional. Em caso de emergência, ligue para o SAMU 192.